Neisseria meningitidis
Neisseria meningitidis, aussi connue sous le nom de meningococcus ou méningocoque, est une bactérie gram-négative réputée pour son rôle dans les méningites.
Recherche sur Google Images :
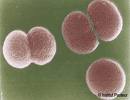
Source image : www.savoirs.essonne.fr Cette image est un résultat de recherche de Google Image. Elle est peut-être réduite par rapport à l'originale et/ou protégée par des droits d'auteur. |
Page(s) en rapport avec ce sujet :
- ... sont responsables des méningites, mais Neisseria meningitidis est l'une des ... On estime qu'entre 10 et 25 % des gens sont porteurs de N. meningitidis en ... Epidémiologie de la méningite à méningocoques : elle touche qui et où... (source : who)
- Le méningocoque (Neisseria meningitidis) est le germe le plus habituel, ... spécifiquement redouté chez l'asplénique et le porteur d'hémoglobinopathie.... (source : www-sante.ujf-grenoble)
Neisseria meningitidis, aussi connue sous le nom de meningococcus ou méningocoque, est une bactérie gram-négative réputée pour son rôle dans les méningites.
Écologie et pouvoir pathogène
Les méningocoques sont des germes qu'on ne trouve que chez l'homme, dans le rhinopharynx, où ils peuvent provoquer une rhinopharyngite bénigne ou un état de portage asymptomatique. On peut rester porteur pendant plusieurs mois ou même des années. Dans une population normale, on trouve 5 à 10 % de porteurs mais ce taux peut atteindre 50 à 75 % dans certaines communautés denses (casernes, pensionnats).
Pour des raisons mal connues (Certains auteurs invoquent une déficience immunitaire, surtout une production médiocre ou trop tardive d'IgM. D'autres invoquent aussi un rôle adjuvant du refroidissement évoqué par une fréquence maximale en hiver et au printemps, du surmenage et de la promiscuité), une personne uniquement sur à peu près 400 porteurs devient victime d'une infection méningococcique grave. Celle-ci se présente le plus fréquemment sous forme de méningite aiguë purulente. Le méningocoque pourrait se faufiler du rhinopharynx aux méninges en suivant le trajet des nerfs olfactifs. Le plus fréquemment cependant, ce serait par voie sanguine que le méningocoque atteindrait le dispositif nerveux (SNC). Il y a en effet presque constamment méningococcémie au début de la méningite. Cette septicémie peut être asymptomatique, soit ajouter au syndrome méningé une éruption purpurique (que on trouve, suivant les épidémies, dans 10 à 50 % des cas de méningites), soit toujours dans 5 à 10 % des cas, se présenter sous forme de purpura fulminans, rapidement mortel, avant même que se développe la méningite. Ces formes suraiguës sont désignées sous le nom de syndrome de Waterhouse - Frederichsen. Dans ces cas, l'endotoxine, en contractant les veines intrahépatiques, provoque l'accumulation de sang en amont de ces veines, d'où hémorragies capillaires (dans les surrénales entre autres), thromboses intravasculaires et collapsus circulatoire.
Épidémiologie
L'épidémiologie fluctue selon 4 facteurs.
Le facteur périodique
La fréquence des méningococcies dans une population subit des oscillations lentes, amenant un sommet l'ensemble des 7 à 11 ans. C'est ainsi qu'en Belgique de 1960 à 1969 le nombre des cas déclarés par an était de 30 à 40, il a dépassé la centaine en 1970 et dépassé 500 en 1971 et 1972. La Hollande et l'Allemagne ont connu une situation identique 2 ou 3 ans plus tôt.
L'âge
Les microbes responsables de méningites purulentes sont , chez le nouveau-né, (la fréquence des méningites néonatales est d'environ 0, 4 %. ) en particulier des entérobactéries, quelquefois des listerias ou des streptocoques hémolytiques de type B. Chez les bébés et enfants, le méningocoque prédomine (50 à 80 % des méningites à cet âge), suivi du pneumocoque (plus ou moins 20 % en particulier chez l'enfant plus âgé) et de l'hæmophilus (10 à 20 % en particulier chez l'enfant plus jeune). Au-delà de 15 ans, le pneumocoque passe en tête (35 %), suivi du méningocoque (20 %) et de germes divers.
Genre de communauté
On observe quelquefois une fréquence accrue comparé à celle de la population générale, dans des communautés d'enfants ou de jeunes adultes vivant en contact assez étroit, dans lesquelles un noyau de personnel permanent forme un réservoir de porteurs de germes, qui contaminent les nouvelles recrues (camps d'entraînement militaire aux USA et en Grande Bretagne, camps de travailleurs, écoles, etc.. ). Le taux de portage d'environ 5 % chez les entrants passe en quelques semaines à 60 - 80 %, avec peut-être apparition de cas cliniques. Ceci explique qu'on peut observer deux sommets dans la répartition selon l'âge : un premier entre 3 mois et 10 ans, le second entre 18 et 22 ans avec, pour ce second sommet, une prédominance masculine.
Facteur géographique
Une fréquence constamment élevée s'observe dans les pays africains localisés entre le Sahara et l'équateur (Cameroun, Soudan, Niger, etc. ) et en particulier à la fin de la saison sèche.
Le méningocoque étant fort fragile dans les milieux extérieurs (en particulier à cause de la dessiccation), la transmission par gouttelettes de mucus exige des contacts assez proches. Mais compte tenu de le grand nombre de porteurs de germes, il n'est le plus souvent pas envisageable d'établir une filiation entre deux cas successifs. Il est rare d'observer plusieurs cas dans une même famille ou une même classe.
Malgré l'efficacité remarquable de la chimiothérapie, il subsiste une mortalité de 10 à 15%[1], due en particulier aux méningococcémies fulminantes, où la mort peut survenir en quelques heures, avant même que le diagnostic et le traitement puissent intervenir.
Diplocoques gram négatifs en grains de café associés par leur côté aplati, peut-être intracellulaires dans les produits pathologiques (LCR). Il n'y a le plus souvent pas de capsule visible.
Culture
À la fois fragiles et stricts, les méningocoques doivent être ensemencés rapidement sur des milieux enrichis (sang ou liquide d'ascite), en atmosphère humide et plutôt enrichie en CO2 (5 à 10 % : jarre à la bougie). Léger trouble en milieux liquides (généralement peu favorables) ; colonies lisses, translucides, de 1 à 3 mm, non hémolytiques sur gélose au sang, ils sont ensemencés le plus souvent sur gélose - chocolat (sang chauffé) ou peut-être sur gélose - ascite.
Enzymes et toxines
Seule l'endotoxine, qui est aisément libérée vu la tendance spontanée de ce germe à l'autolyse, est retrouvée dans le purpura fulminans.
Antigènes
A côté d'Ag protéiques communs qui ne semblent guère jouer de rôle, les méningocoques possèdent des Ag polysaccharidiques servant aux subdiviser en type A, B, C (et quelques types rares). Classiquement, c'est le type A qui est reconnu comme responsable des "épidémies", les types B et C donnant plutôt des cas sporadiques. D'autres types ont été décrits, W et Y
Le typage est assez délicat : les sérums commerciaux sont de qualités variables et inégales d'un lot à l'autre. Il s'effectue le plus souvent en émulsionnant, sur lame, dans une goutte de sérum spécifique, une culture jeune. Il importe de faire un contrôle dans une goutte de sérum normal car certaines cultures sont auto-agglutinables et par conséquent non typables.
Le liquide céphalo-rachidien, le plus souvent trouble et purulent, doit être examiné le plus rapidement envisageable, vu la fragilité du germe (autolyse).
L'examen microscopique du culot de centrifugation doit être soigné et prolongé car les méningocoques sont généralement particulièrement peu nombreux.
La culture sur milieu correct confirme l'examen microscopique ou révélera les méningocoques trop rares pour être vus au microscope.
Dans un certain nombre de cas (les plus aigus, semble-t-il), ces deux analyses restent négatives. On pourrait dans ces cas, révéler dans le LCR, les Ag libérés par les méningocoques lysés. Aujourd'hui les recommandations sur l'utilisation des antibiotiques avant la réalisation de tout prélèvement microbiologique dans un contexte de purpura fulminans [2] ont favorisé le développement de techniques de biologie moléculaire pour la détection du méningocoque dans le LCR et dans les biopsies de lésions purpuriques.
Méningococcémies
L'hémoculture doit être pratiquée toujours. Elle peut être positive tandis que la recherche dans le LCR est négative. En cas de purpura, on peut peut-être révéler le méningocoque par examen microscopique ou culture du produit de ponction d'une tache purpurique.
Porteurs de germes
Le problème est tout différent : la présence d'une flore commensale variée, comprenant surtout des Neisserias non pathogènes, entraîne l'obligation de milieux sélectifs. Le milieu VCN comprenant de la vancomycine inhibant les Gram positifs, de la colimycine inhibant les autres Gram négatifs et de la nystatine pour supprimer les monilias éventuels. Les colonies suspectes devront être identifiées par les caractères biochimiques des méningocoques et par agglutination avec sérums spécifiques.
Immunité, prophylaxie et traitement
Sauf dans les communautés spécifiquement menacées, la vaccination préventive n'est le plus souvent pas envisagée.
Dans les années 1970, des spécialistes de l'armée américaine ont préparé des vaccins à base de polysaccharides spécifiques des types A et C et les premiers essais ont favorablement influencé la fréquence des cas. Mais, dans les années 1970, ils n'avaient pas réussi à extraire un polysaccharide immunogène du type B. La vaccination était alors principalement monovalente (ne concernant qu'un seul sérotype). Un vaccin tétravalent (A, C, W et Y) a été développé au début des années 2000 mais s'est révélé être assez peu efficace chez le nourrisson[3]. Une variante de ce vaccin, utilisable chez le particulièrement jeune enfant, est en cours de test[4].
Il va de soi que les malades sont isolés, mais cet isolement se justifie d'avantage par la gravité de leur état que comme mesure de prophylaxie, puisqu'en fait ce sont énormément plus les porteurs que les malades qui disséminent l'infection.
Dans tout groupe où on craint une augmentation du taux de portage (entourage des malades et personnel soignant), on peut instituer une chimioprophylaxie dans l'objectif de débarrasser les porteurs de leurs germes.
Le dépistage systématique de porteurs de germes (dans une école par ex. ) n'est le plus souvent pas justifié. Il est plus logique de considérer d'office comme porteurs l'entourage immédiat du malade. Si plusieurs cas surviennent dans un groupe, une chimioprophylaxie de tout le groupe pourra se justifier.
La chimioprophylaxie de référence est la rifampicine pendant deux jours. En cas de contre-indication, la ceftriaxone ou la ciprofloxacine, mais aussi la spiramycine sont recommandées[5].
Quant au traitement des cas, ce sont les béta-lactamines qui sont les plus indiquées, peut-être en association avec des sulfamidés. (Chez un individu normal, la pénicilline ne diffuse guère dans le LCR mais l'inflammation des méninges perfectionne énormément ce passage. Rappelons d'autre part que l'injection intrarachidienne est inutile et dangereuse).
Les céphalosporines de 3ème génération (céfotaxime ou ceftriaxone) seront fréquemment employée au début du traitement, c'est-à-dire avant que le diagnostic bactériologique soit posé surtout en présence d'un purpura fulminans. La vancomycine pourra être peut-être ajouté avant les résultats microbiologiques en cas de suspicion de pneumocoque chez l'enfant. En cas de contexte à risque d'infection à Listeria monocytogenes, on ajoutera de l'amoxicilline. Le traitement sera ensuite réévalué suivant les résultats microbiologiques (culture, antibiogramme, antigène soluble, PCR... ) [6]
Notes et références
- ↑ Erickson L, De Wals P, Complications and sequelæ of meningococcal disease in Quebec, Canada, 1990-1994, Clin Infect Dis, 1998;26 :1159-64
- ↑ Conférence de consensus. Les ménigites purulentes bactériennes
- ↑ Rennels M, King J Jr, Ryall R et als. Dosage escalation, safety and immunogenicity study of four dosages of a tetravalent meningococcal polysaccharide diphtheria toxoid conjugate vaccine in infants, Pediatr Infect Dis J, 2004;23 :429-435
- ↑ Snape MD, Perrett KP, Ford KJ et Als. Immunogenicity of a tetravalent meningococcal glycoconjugate vaccine in infants, a randomized controlled trial, JAMA, 2008;299 :173-184
- ↑ Conseil supérieur d'hygiène publique de France
- ↑ Conférence de consensus. Les ménigites purulentes bactériennes
Liens externes
- Infection méningococcique sur le site de la Fondation canadienne de recherche et d'information sur la méningite, particulièrement documenté
Recherche sur Amazone (livres) : |
Voir la liste des contributeurs.
La version présentée ici à été extraite depuis cette source le 20/03/2009.
Ce texte est disponible sous les termes de la licence de documentation libre GNU (GFDL).
La liste des définitions proposées en tête de page est une sélection parmi les résultats obtenus à l'aide de la commande "define:" de Google.
Cette page fait partie du projet Wikibis.


 Accueil
Accueil Recherche
Recherche Début page
Début page Contact
Contact Imprimer
Imprimer Accessibilité
Accessibilité